Bài: Trần Lệ Thủy
(Tư vấn chuyên môn BS Lê Lan Phương - Trưởng khoa Sinh Dịch vụ - BV Hùng Vương)
Tai biến sản khoa xảy ra lúc nào?
Tai biến sản khoa có thể xảy ra trong lúc mang thai, chuyển dạ, sinh non hoặc thời gian hậu sản (6 tuần sau sinh). Việc nắm rõ các dấu hiệu nguy hiểm sẽ giúp thai phụ sớm phát hiện các bất thường để đến cơ sở y tế gần nhất nhằm can thiệp sớm, tránh được rủi ro.

Băng huyết sau sinh
Là tình trạng ra máu trong vòng 24 giờ đầu sau khi sinh. Băng huyết là hiện tượng bộ phận sinh dục nữ chảy máu dữ dội, gây nên hiện tượng mất máu quá nhiều, đây là tai biến thường xảy ra ở phụ nữ sau sinh đẻ, là nguyên nhân hàng đầu khiến người mẹ tử vong. Theo thống kê của Tổ chức Y tế thế giới - WHO, băng huyết sau sinh là một trong những nguyên nhân chính dẫn đến tử vong ở các bà mẹ trên thế giới hằng năm. Còn theo khảo sát, nghiên cứu của Bộ Y tế về tử vong đối với bà mẹ khi sinh ở 7 vùng địa lý trong nước, trong số các nguyên nhân trực tiếp gây tử vong cho bà mẹ, thì có 3 nguyên nhân chiếm hàng đầu đó là: băng huyết sau sinh (chiếm tỷ lệ 41%), sản giật (chiếm 21,3%) và nhiễm khuẩn (chiếm 18,8%). Có nhiều nguyên nhân gây băng huyết sau sinh như do đờ tử cung: các yếu tố liên quan là do đa thai, dục sinh, thai to hơn 4kg, nhiễm trùng ối, mẹ mắc bệnh tiểu đường, cuộc chuyển dạ trước sinh kéo dài; do bất thường bánh nhau. Sót nhau, nhau cài răng lược, do chấn thương sinh dục. Ngoài ra, những trường hợp có yếu tố nguy cơ dễ dẫn đến băng huyết sau sinh như: mẹ mang thai ở tuổi sau 35 tuổi, con trên 4 kg, u xơ tử cung, sinh mổ, có tiền sử băng huyết sau sinh…
Quá trình mất máu diễn ra rất nhanh nếu không được xử lý kịp thời, tính mạng người mẹ sẽ ngàn cân treo sợi tóc. Do đó cần khuyến cáo với các thai phụ, nếu kết quả siêu âm kiểm tra cho thấy một trong những điều: mẹ bị thiếu máu, thai nhi quá to, đa thai hoặc mẹ đã từng sinh mổ, quá trình chuyển dạ kéo dài… cần đưa sản phụ đến bệnh viện có đầy đủ trang thiết bị hỗ trợ sinh sản nhằm có thể can thiệp tốt nhất sau khi sinh.
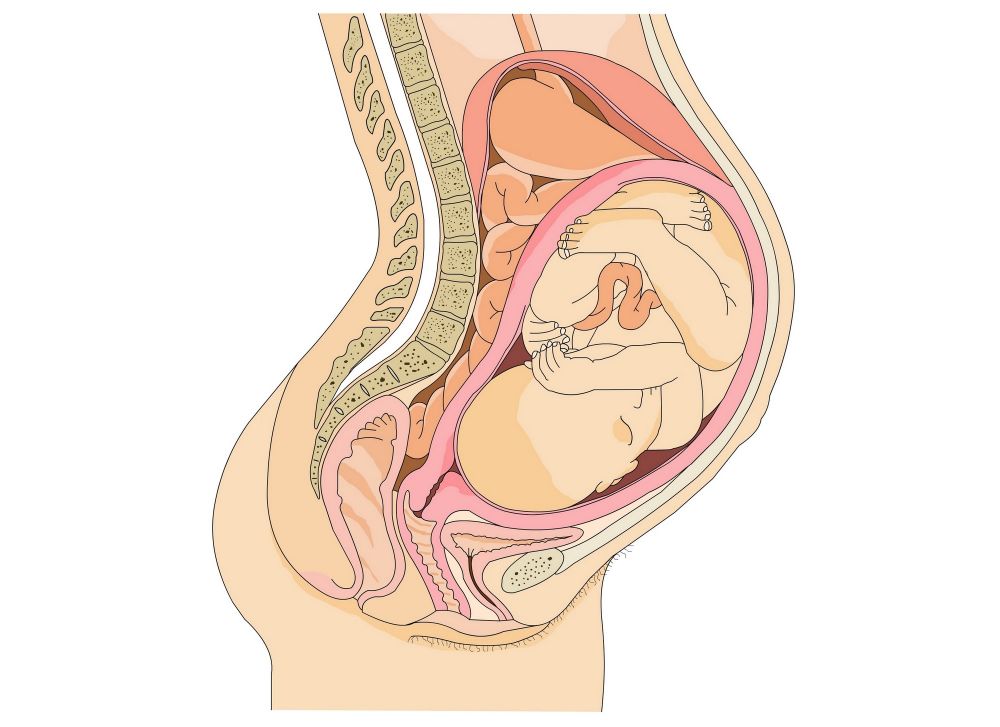
Vỡ tử cung
Vỡ tử cung là một tai biến rất nặng trong sản khoa và hay xảy ra sau một thời gian thai còn sống trong tử cung. Tỷ lệ tử vong hiện nay còn rất cao 25 - 50%, tính chung trên thế giới khoảng 43% chủ yếu ở các nước đang phát triển (90%). Ở Việt Nam, có khoảng trên 10 ca tử vong mẹ trong tổng số sinh hàng năm 1,5 triệu trẻ và như vậy, có khoảng 5 người tử vong do vỡ tử cung mà chúng ta có thể hạn chế được. Do đó những bà mẹ nằm trong trường hợp sau cần chú ý: Người mẹ lớn tuổi (>35 tuổi) sinh nhiều lần (>3 lần) hay nghi thai to toàn phần hay từng phần. Nếu có điều kiện chụp một phim X-quang để xác định. Cách xử trí tùy thuộc vào tổn thương ở tử cung. Nếu rách phức tạp, đã lâu nên cắt tử cung. Chỉ khâu lại vết rách khi tổn thương gọn rõ ràng, nhất là người mẹ còn muốn sinh tiếp. Có trường hợp sản phụ bị shock nặng, kéo dài vẫn nên mổ bụng để cầm máu, truyền máu tươi, dịch truyền khác. Đây là điều kiện mà nhiều bệnh viện có thể thực hiện được ở ta hiện nay.
Tiền sản giật
Là tình trạng cao huyết áp kèm phù nhiều và mất đạm qua nước tiểu. Vẫn chưa biết rõ nguyên nhân gây tiền sản giật. Nếu tình trạng tiền sản giật không được theo dõi tốt, huyết áp không khống chế được, có thể dẫn đến co giật, tai biến. Lúc này buộc phải chấm dứt sự sống thai nhi để cứu mẹ. Tuy nhiên, nếu trường hợp nhẹ, theo dõi kỹ vẫn có thể sinh bình thường. Tiền sản giật có thể phát hiện sớm nhờ theo dõi huyết áp và xét nghiệm nước tiểu trong quá trình mang thai. Thai phụ không nên chủ quan, cần theo dõi huyết áp tại nhà, không nên để bản thân quá xúc động khiến huyết áp tăng đột ngột. Khi có những dấu hiệu cảnh báo như nhức đầu mờ mắt, đau bụng, tức ngực nên đến ngay cơ sở y tế để được xử lý kịp thời. Tình trạng tiền sản giật vẫn xảy ra ở những lần mang thai sau, do đó mẹ nên cân nhắc có nên mang thai tiếp hay không khi tiền sản giật tiến triển nặng.
Nhiễm trùng hậu sản
Đây là loại tai biến hay gặp nhất trong sản khoa, thường do vi khuẩn ở bộ phận sinh dục gây nên. Trước đây, cứ 10 sản phụ gặp tai biến này thì một tử vong. Tỷ lệ này hiện đã giảm còn 0,3% nhờ phân lập được vi khuẩn gây bệnh và dùng kháng sinh. Ngay đầu sau sinh nếu sản phụ bị sốt đau bụng, chướng bụng, dịch tiết ra có mùi hôi, có mủ thì có thể đã bị nhiễm trùng hậu sản. Nguyên nhân thường là do sót nhau hoặc nhiễm trùng các vết thương ở đường sinh dục. Để tránh sót nhau, thai phụ nên đến sinh tại cơ sở y tế để bác sĩ lấy nhau ra hết. Theo dõi sau sinh cũng giúp bác sỹ đánh giá được có còn sót nhau không. Nếu có nhiễm trùng ở đường sinh dục như viêm nội mạc tử cung cần điều trị sớm. Trong quá trình theo dõi sức khỏe sau sinh tại nhà, nếu thấy huyết vẫn ra nhiều sau tuần đầu tiên, bụng đau, hay choáng cần đi khám ngay.
Thuyên tắc ối
Thuyên tắc ối (AFE) là một biến chứng trong quá trình chuyển dạ, đe dọa tính mạng mẹ và con. Tình trạng này xảy ra khi dịch ối hay những tế bào thai nhi: tóc, phân su... đi vào hệ tuần hoàn người mẹ gây phản ứng dị ứng, sốc phản vệ, khiến người mẹ suy hô hấp và suy tuần hoàn cấp tính. Nếu nhẹ sẽ để lại các di chứng, còn ở dạng nặng, có thể gây tử vong cho cả mẹ cả con. Mặc dù thuyên tắc ối là bệnh hiếm gặp, chỉ 1/15.200 ca chuyển dạ tại một nơi có nền y tế tiên tiến như Bắc Mỹ (số liệu do tổ chức AFE Foundation cung cấp), tuy nhiên, nó là một nguyên nhân gây tử vong hàng đầu trong quá trình sinh hoặc ngay sau khi sinh. Nguy hiểm hơn, thuyên tắc ối không thể được ngăn chặn, và hiện nay nguyên nhân gây ra hội chứng này cũng chưa được lý giải đầy đủ. Thuyên tắc ối không phân biệt chủng tộc, màu da, độ tuổi - nghĩa là bất cứ sản phụ nào, ở bất cứ nơi nào trên thế giới - đều cũng có thể bị. Nó có thể xảy ra trước, trong và ngay sau khi sinh. Đảm bảo chế độ dinh dưỡng hợp lý: Ăn đa dạng, đủ chất. Kém ăn có thể gây suy dinh dưỡng thai nhi, khiến mẹ tụt huyết áp và gây chảy máu khi sinh. Tẩm bổ quá nhiều, không đúng cách là một phần nguyên nhân gây tiểu đường thai kỳ cũng có thể dẫn tới các biến chứng trong quá trình sinh nở.
| Cẩn trọng uốn ván rốn với trẻ sau sinh |
|
Với bé mới sinh biến chứng thường gặp là uốn ván rốn. Thiết bị dùng để cắt rốn không được sát trùng kỹ. Mẹ chăm sóc rốn không đúng cách cùng việc mẹ không tiêm đầy đủ các mũi vaccine ngừa uốn ván khi mang thai là những nguyên nhân dẫn đến bé dễ bị uốn ván rốn. Đây là biến chứng rất nguy hiểm vì có thể gây tử vong hoặc để lại di chứng lên sự phát triển thần kinh vận động của trẻ sau này. Loại vi khuẩn sau khi xâm nhập vào cơ thể trẻ thì khoảng sau 4 – 6 ngày mới phát bệnh, gọi là "bệnh uốn ván 4 – 6 ngày sau khi sinh". Bệnh này phát càng sớm, thì bệnh càng nghiêm trọng, tỷ lệ tử vong càng cao. Giai đoạn đầu của bệnh này trẻ thường nôn nóng, bất an và khóc nhiều, sau đó có thể xuất hiện bú sữa không chặt, răng khép kín, co giật, mí mắt nhỏ, cơ mặt co giật tạo nên hiện tượng trẻ trau mày, nhướn trán, khóe miệng kéo ra ngoài, môi nhăn và chẩu lên thành nét cười đau khổ. Cơ bắp ở cổ, thân và tứ chi co giật, biểu hiện như tay nắm chặt thành nắm đấm, hai cánh tay duỗi thẳng… Hoặc với bất cứ một kích thích nhẹ nào, như âm thanh, ánh sáng, sự chấn động đều có thể dẫn đến co giật. Để phòng ngừa mẹ nên thực hiện tiêm đầy đủ các mũi vaccine uốn ván trước khi mang thai 3 - 6 tháng hoặc trong quá trình mang thai, biết cách vệ sinh và chăm sóc rốn bé đến khi rụng rốn. Dụng cụ cắt rốn phải được sát trùng kỹ. |