Siêu âm chẩn đoán dị tật thai nhi
Theo PGS-TS Trần Danh Cường, Giám đốc Bệnh viện (BV) Phụ sản T.Ư (Hà Nội), hiện với kỹ thuật siêu âm, đa số dị tật thai về hình thái lớn của hệ thống ống thần kinh, hệ thống cơ xương khớp hoặc của lồng ngực (tim, cơ hoành) hoặc của thành bụng, ruột, rốn… có thể chẩn đoán được, thậm chí chẩn đoán rất sớm, từ 12 - 18 tuần tuổi. “Những bất thường nhỏ hơn, tinh tế hơn, sâu hơn, ví dụ ở tim hay thận, bất thường tiến triển muộn hơn, chúng ta cũng hoàn toàn có thể chẩn đoán được. Một số bất thường về chức năng cũng chẩn đoán được trước sinh”, PGS Cường cho biết.
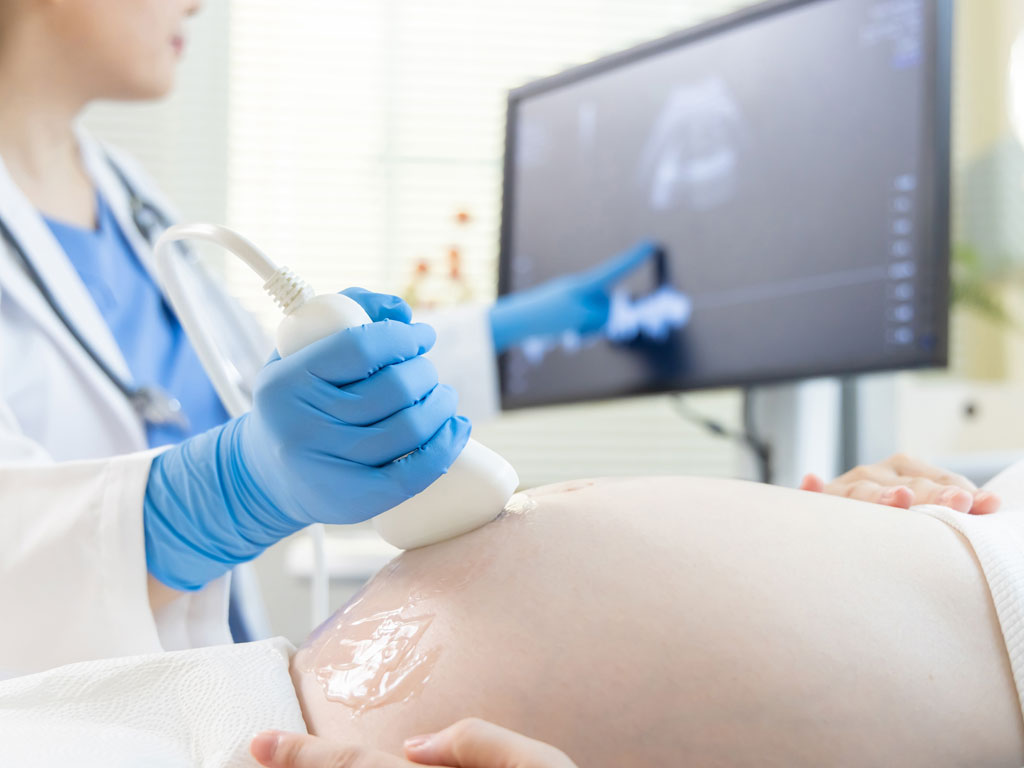 |
Hiện với kỹ thuật siêu âm, đa số dị tật thai có thể chẩn đoán được rất sớm |
shutterstock |
Theo Giám đốc BV Phụ sản T.Ư, cùng với phương pháp siêu âm hình thái chẩn đoán dị dạng thai, hiện nay chẩn đoán trước sinh phát triển rất mạnh, đặc biệt chẩn đoán bệnh lý bằng các kỹ thuật di truyền lấy bệnh phẩm bằng nước ối. Chọc hút dịch ối lấy bệnh phẩm từ thai nhi không chỉ cung cấp bệnh phẩm của thai để làm tế bào di truyền mà còn cung cấp để thực hiện các kỹ thuật khác về di truyền học phân tử, làm tăng khả năng phát hiện bệnh lý của thai. Hiện nay, Trung tâm Chẩn đoán trước sinh của BV Phụ sản T.Ư còn có kỹ thuật phát hiện bệnh lý sâu ở mức độ gien.
Khi nào có chỉ định chọc hút ối ?
Trước băn khoăn của phụ nữ mang thai về nguy cơ ảnh hưởng đến thai nhi khi can thiệp lấy nước ối để xét nghiệm di truyền, PGS Cường chia sẻ: Trước kia, khi kỹ thuật còn thô sơ và chúng ta làm không có hướng dẫn của siêu âm, kim chọc ối có kích thước tương đối lớn thì biến chứng hoàn toàn có thể. Nhưng ngày nay với kỹ thuật sâu sắc hơn và thực hiện dưới hướng dẫn của siêu âm, kim chọc ối là kim rất nhỏ, lượng nước ối lấy rất phù hợp với các xét nghiệm cần thiết. Chính vì vậy, các biến chứng sau khi chọc ối rất rất thấp, dường như không xảy ra.
“Trong 5 năm gần đây, tại BV Phụ sản T.Ư có hơn 11.000 ca chọc ối, tỷ lệ biến chứng rất rất thấp, và biến chứng ghi nhận được là rỉ một ít máu hoặc đau. Biến chứng mất em bé dường như không xảy ra bất kỳ trường hợp nào”, TS Cường cho biết.
Về chỉ định chọc hút ối chẩn đoán dị tật thai nhi, TS Cường cho biết: Tất cả các bất thường, ví dụ như sàng lọc có kết quả trả lời là thai có nguy cơ cao; tất cả các phương pháp sàng lọc (sàng lọc huyết thanh, sàng lọc bằng ADN tự do hoặc các phương pháp siêu âm) khi phát hiện một bất thường hình thái, dù nhỏ nhất, thì đều có chỉ định lấy nước ối để tìm hiểu xem những bất thường đó có nguyên nhân của di truyền không, và những bệnh lý đó có thể tồn tại không, có chữa được không; sau khi trẻ ra đời có ảnh hưởng đến sức khỏe cũng như sinh hoạt của em bé không; hoặc những bệnh lý đó, sau khi em bé ra đời có sửa chữa được không? Tất cả những câu hỏi đó, tại Trung tâm Chẩn đoán trước sinh (BV Phụ sản T.Ư), các bác sĩ sẽ thực hiện và tư vấn từng trường hợp cụ thể.
“Những phụ nữ sinh đẻ ở lứa tuổi ngoài 35 là nhóm nguy cơ mà chúng ta cần sàng lọc trước hoặc chúng ta lấy bệnh phẩm thai nhi để chẩn đoán”, PGS Cường lưu ý.
Hội nghị Sản phụ khoa Việt - Pháp 2022 đã được tổ chức tại Hà Nội từ ngày 9 - 10.10. Đây là hội nghị thường niên lần thứ 22 với nhiều công trình nghiên cứu của Pháp, VN và các nước Thái Lan, Ý, Tây Ban Nha, Phần Lan… được công bố. Năm nay hội nghị có hơn 60 báo cáo, trong đó 50% là do các nhà khoa học trong nước trình bày. Cùng với các báo cáo về lĩnh vực sản phụ khoa, những năm gần đây, rất nhiều lĩnh vực mới về hỗ trợ sinh sản, chẩn đoán trước sinh, y học thai nhi, sức khỏe sinh sản... được trình bày tại hội nghị. Đó là những nghiên cứu được thực hiện rất tốt tại các trung tâm lớn, kết quả chắc chắn được ứng dụng.




Bình luận (0)